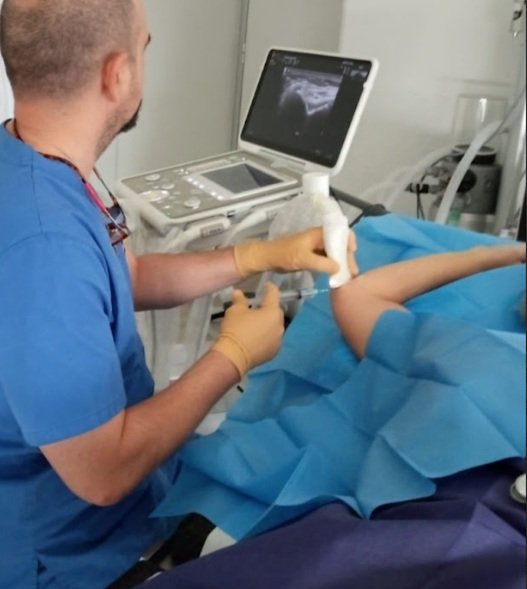
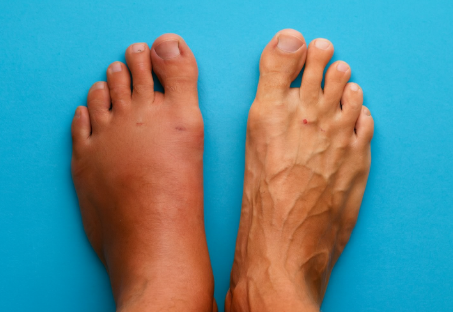
¿Qué es la neuropatía del nervio cubital? La neuropatía del nervio cubital es una alteración producida por la compresión o irritación de este nervio, que recorre el brazo y el antebrazo hasta la mano. Su atrapamiento es más frecuente en el codo (síndrome del canal epitrocleo-olecraniano), aunque también puede aparecer en la muñeca (síndrome de Guyon). Se trata de una neuropatía común que, si no se diagnostica y trata a tiempo, puede producir dolor, debilidad y pérdida de fuerza en la mano. Síntomas de la neuropatía cubital Los pacientes suelen presentar: Hormigueo y adormecimiento en los dedos anular y meñique. Dolor en el codo o en la parte interna del antebrazo. Pérdida de fuerza en la mano, dificultad para abrir frascos o sujetar objetos. Atrofia de los músculos de la mano en fases avanzadas. Empeoramiento de los síntomas al mantener el codo doblado mucho tiempo. Diagnóstico: electromiografía, neurografía y ecografía neural El diagnóstico debe ser preciso para valorar la gravedad y orientar el tratamiento. Para ello se combinan diferentes técnicas: Conducciones nerviosas motoras y sensitivas (neurografía): localizan el punto exacto de atrapamiento (codo o muñeca) y cuantifican la afectación. Electromiografía (EMG): explora los músculos dependientes del cubital, detectando signos de denervación o reinervación. Ecografía neural: permite visualizar directamente el nervio cubital, comprobar su grosor, estructura interna y descartar engrosamientos, desplazamientos o atrapamientos dinámicos. 👉 La combinación de electromiografía, neurografía y ecografía neural ofrece la máxima precisión diagnóstica y evita confundir esta neuropatía con radiculopatías cervicales u otras patologías. Tratamiento de la neuropatía del cubital Medidas conservadoras Cambios posturales y evitar mantener el codo doblado mucho tiempo. Férulas nocturnas para mantener el brazo en extensión. Analgésicos y neuromoduladores según el caso. Infiltraciones ecoguiadas Inyección de anestésico y corticoide para reducir la inflamación. Infiltraciones con ozono médico para mejorar la regeneración y oxigenación del nervio. Terapias regenerativas Plasma Rico en Plaquetas (PRP) y citoquinas, para favorecer la recuperación nerviosa en casos crónicos. Cirugía En compresiones severas o resistentes, puede ser necesaria la descompresión quirúrgica. Conclusión La neuropatía del nervio cubital es una causa frecuente de dolor, hormigueo y pérdida de fuerza en la mano. Un diagnóstico completo mediante electromiografía, neurografía y ecografía neural permite detectar con precisión la lesión y orientar el tratamiento. Con técnicas avanzadas como las infiltraciones ecoguiadas, terapias regenerativas y neuromodulación, es posible aliviar los síntomas y recuperar la funcionalidad. 👉 Solicita tu consulta privada con el Dr. García Bellón
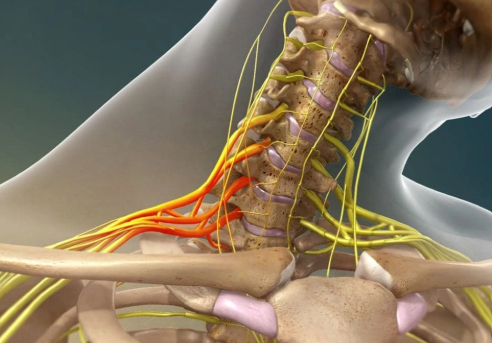
Lesión del Plexo Braquial: la importancia de un diagnóstico certero
Una lesión grave y limitante La lesión del plexo braquial es una de las patologías neurológicas más graves del sistema periférico. Afecta a los nervios que conectan la médula espinal con el hombro, el brazo y la mano, provocando: Dolor intenso y persistente. Pérdida de fuerza y movilidad. Déficits sensitivos (hormigueo, adormecimiento, pérdida de sensibilidad). Secuelas permanentes en muchos casos. Se trata de una lesión incapacitante que impacta de forma directa en la autonomía y en la calidad de vida del paciente. Diferencia con las lesiones de raíces cervicales Es importante no confundir la lesión del plexo braquial con las lesiones de raíces cervicales: En las radiculopatías cervicales, la afectación suele ser más localizada y con mayor posibilidad de recuperación. En la lesión del plexo braquial, el pronóstico es mucho más complejo, ya que suele estar asociada a un traumatismo de alta energía (accidentes de tráfico, caídas graves), a compresiones tumorales o a otras lesiones de naturaleza grave. OJO!! Esta distinción es fundamental, porque el enfoque diagnóstico y terapéutico cambia de manera radical. Diagnóstico: electromiografía y neurografía El diagnóstico certero requiere una evaluación neurofisiológica detallada: Conducciones nerviosas motoras y sensitivas: permiten estudiar la integridad de los principales nervios del plexo y detectar bloqueos o lesiones axonales. Electromiografía (EMG): valora la afectación de distintos grupos musculares, identificando signos de denervación y reinervación. Neurografía: al analizar la conducción nerviosa, aporta información objetiva sobre la extensión y la gravedad del daño. La combinación de exploración clínica, EMG y neurografía es clave para diferenciar la lesión de plexo braquial de otras patologías y orientar el pronóstico. Tratamiento del dolor en lesión de plexo braquial El dolor neuropático derivado de estas lesiones es especialmente intenso y resistente. Para mitigarlo se utilizan: Neuromoduladores: fármacos específicos para el dolor neuropático. Infiltraciones ecoguiadas y bloqueos nerviosos: alivio localizado y seguro. Radiofrecuencia o neuromodulación: técnicas avanzadas para casos crónicos. Rehabilitación y fisioterapia: imprescindibles para mantener la movilidad y prevenir rigidez. Conclusión La lesión del plexo braquial es una patología grave, diferente a las lesiones de raíces cervicales por su pronóstico y complejidad. Un diagnóstico preciso mediante electromiografía y neurografía, unido a un tratamiento integral del dolor, permite ofrecer al paciente un plan ajustado a la realidad de su lesión. Solicita tu consulta privada con el Dr. García Bellón
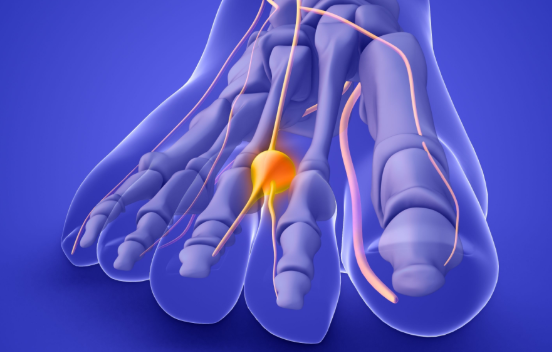
Neuroma de Morton: dolor y ardor en la planta del pie
¿Qué es el Neuroma de Morton? El Neuroma de Morton es una patología frecuente del pie causada por el engrosamiento de un nervio digital plantar, normalmente entre el tercer y cuarto dedo. Este engrosamiento provoca dolor, ardor y sensación de tener “una piedra en el zapato”, que empeora al caminar o al usar calzado estrecho. Síntomas del Neuroma de Morton Los pacientes suelen describir molestias muy características: Dolor punzante o quemazón en la planta del pie. Hormigueo o adormecimiento en los dedos afectados. Sensación de tener un “bulto” o “canto rodado” bajo los dedos. Empeoramiento con tacones o zapatos ajustados. Alivio al quitarse el calzado o masajear el pie. Causas y factores de riesgo El Neuroma de Morton aparece cuando el nervio queda comprimido entre los huesos metatarsianos, favorecido por: Uso de tacones o calzado estrecho. Deformidades del pie (juanetes, pies planos o cavos). Actividad física con impacto repetido (correr, saltar). Microtraumatismos acumulados. Diagnóstico del Neuroma de Morton El diagnóstico comienza con la exploración clínica, basada en la historia del paciente y la palpación de la zona dolorosa. Para confirmarlo y descartar otras patologías, se utilizan pruebas específicas: Ecografía musculoesquelética: muestra el engrosamiento del nervio y permite guiar infiltraciones. Resonancia magnética: útil en casos dudosos o cuando se sospechan neuromas múltiples. Electromiografía (EMG): evalúa la función de los nervios y ayuda a diferenciar el Neuroma de Morton de neuropatías periféricas o radiculopatías. 👉 La combinación de ecografía y electromiografía ofrece un diagnóstico preciso y una visión integral del problema. Tratamiento del Neuroma de Morton El abordaje depende de la intensidad y la evolución del dolor: Tratamiento conservador Cambios de calzado (ancho, sin tacón). Plantillas personalizadas. Reposo relativo y fisioterapia. Infiltraciones ecoguiadas Anestésico y corticoide para reducir la inflamación. Ozono médico como alternativa antiinflamatoria. Plasma Rico en Plaquetas (PRP) o citoquinas, en casos rebeldes. Neuromodulación y radiofrecuencia En neuromas persistentes, técnicas avanzadas que bloquean la transmisión del dolor. Cirugía Última opción, reservada para casos severos que no responden a otros tratamientos. Conclusión El Neuroma de Morton es una causa frecuente de dolor en la planta del pie que puede confundirse con otras neuropatías. Un diagnóstico preciso con ecografía y electromiografía permite diferenciarlo de otras causas y elegir el tratamiento adecuado. Gracias a técnicas avanzadas como infiltraciones ecoguiadas, terapias regenerativas y neuromodulación, es posible recuperar la movilidad y caminar sin dolor. 👉 Solicita tu consulta privada con el Dr. García Bellón
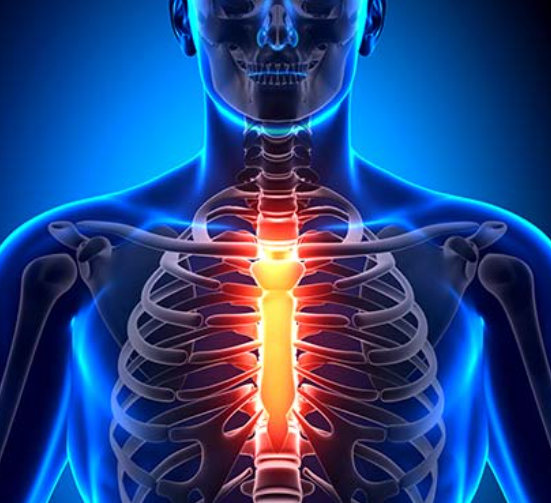
Síndrome de Tietze: dolor torácico benigno pero limitante
¿Qué es el Síndrome de Tietze? El Síndrome de Tietze es una causa poco frecuente de dolor torácico localizado, producido por la inflamación de uno o varios cartílagos costales (generalmente en la unión con el esternón). A diferencia de otros problemas cardíacos o pulmonares, se trata de una patología benigna, pero puede generar dolor intenso y preocupación en el paciente. Síntomas del Síndrome de Tietze El dolor suele presentarse en la parte anterior del tórax, en un punto muy concreto, y puede aumentar con determinados movimientos o la palpación. Los síntomas más habituales son: Dolor localizado en la unión costocondral o esternocostal. Sensibilidad al tacto, con dolor al presionar sobre la zona inflamada. Enrojecimiento o hinchazón leve en algunos casos. Dolor que puede irradiar hacia el hombro o el brazo, confundiendo al paciente con un problema cardíaco. Diagnóstico del Síndrome de Tietze El diagnóstico es clínico y requiere experiencia para diferenciarlo de otras causas graves de dolor torácico. Las pruebas complementarias (radiografía, resonancia o analítica) suelen ser normales, pero son útiles para descartar: Infarto de miocardio o angina de pecho. Patología pulmonar. Costocondritis (similar, pero sin inflamación visible del cartílago). La clave está en reconocer que se trata de un dolor benigno, aunque muy molesto y limitante. Tratamiento del Síndrome de Tietze El objetivo es controlar la inflamación y aliviar el dolor: Tratamiento médico Analgésicos y antiinflamatorios adaptados a cada paciente. Neuromoduladores en casos de dolor persistente. Infiltraciones ecoguiadas Inyección local de anestésico y corticoide para reducir la inflamación. Procedimiento seguro, rápido y con gran efectividad en casos rebeldes. Terapias regenerativas Plasma Rico en Plaquetas (PRP) y ozono médico, con capacidad antiinflamatoria y de reparación tisular. Conclusión El Síndrome de Tietze no es una enfermedad grave, pero sí puede afectar de manera importante a la calidad de vida por su dolor persistente y su confusión con problemas cardíacos. Con un diagnóstico adecuado y un tratamiento personalizado, es posible controlar el dolor y recuperar la tranquilidad. Solicita tu consulta privada con el Dr. García Bellón
Dolor en el paciente anciano: alivio seguro y personalizado
No hay por qué resignarse al dolor Tener más años no significa tener que aguantar dolor. Muchos pacientes mayores sufren innecesariamente porque piensan que no existe solución o por miedo a los efectos secundarios de los tratamientos. El dolor crónico limita la movilidad, empeora el ánimo y reduce la calidad de vida. Abordarlo de forma correcta permite disfrutar de los últimos años con mayor autonomía, menos limitaciones y más bienestar. Un tratamiento adaptado a cada persona En el anciano es cierto que hay que actuar con más cuidado: Valorar enfermedades previas (corazón, riñón, hígado, estómago). Ajustar las dosis de los fármacos. Evitar interacciones con otros tratamientos. Pero con criterio médico y técnicas adecuadas, es posible controlar el dolor sin poner en riesgo la salud. Opciones seguras para el tratamiento del dolor en ancianos Medicamentos ajustados a la edad: analgésicos, neuromoduladores y fármacos específicos con control estrecho. Infiltraciones ecoguiadas: alivian el dolor de articulaciones y nervios sin dañar otros órganos. Terapias regenerativas (PRP, citoquinas): estimulan la recuperación de tejidos dañados. Bloqueos nerviosos y radiofrecuencia: técnicas avanzadas para dolores resistentes. Apoyo en sueño y ánimo: mejorar el descanso y tratar la ansiedad asociada al dolor. Mejorar la calidad de vida, incluso en edades avanzadas El objetivo no es solo reducir el dolor, sino también: Recuperar movilidad. Favorecer la independencia. Mejorar el ánimo y la calidad del sueño. Aportar dignidad y bienestar en una etapa vital en la que cada día cuenta. Conclusión El dolor en el anciano no debe normalizarse. Existen opciones seguras y personalizadas para cada paciente, que permiten vivir con menos dolor y más calidad de vida. Solicita tu consulta privada con el Dr. García Bellón
Síndrome de Dolor Regional Complejo (Sudeck): diagnóstico y tratamiento avanzado
¿Qué es el Síndrome de Dolor Regional Complejo? El Síndrome de Dolor Regional Complejo (SDRC), también conocido como Síndrome de Sudeck, es una enfermedad neurológica poco frecuente pero muy incapacitante. Se caracteriza por un dolor intenso y persistente que aparece tras una lesión, una cirugía o incluso un traumatismo menor, afectando con frecuencia a manos, brazos, pies o piernas. Este dolor no se explica únicamente por la lesión inicial: se debe a una alteración en el sistema nervioso y en la respuesta inflamatoria, que mantiene y amplifica la sensación dolorosa. — Síntomas del Síndrome de Sudeck Los pacientes suelen presentar una combinación de síntomas que afectan a diferentes sistemas: Dolor intenso y desproporcionado respecto a la lesión inicial. Hipersensibilidad: incluso el roce o un estímulo leve provoca dolor intenso. Alteraciones de la piel: cambios de color, temperatura, enrojecimiento o palidez. Edema e inflamación persistente. Cambios en uñas y vello, con crecimiento anómalo o fragilidad. Rigidez articular y pérdida de movilidad. En fases avanzadas: atrofia muscular y ósea. — Diagnóstico del Síndrome de Dolor Regional Complejo El diagnóstico es clínico y requiere experiencia para diferenciarlo de otras causas de dolor. En consulta se utilizan criterios internacionales (Budapest) y se pueden apoyar en pruebas complementarias: Resonancia magnética: descarta otras lesiones y muestra cambios inflamatorios. Gammagrafía ósea: útil en fases iniciales para detectar alteraciones óseas. Electromiografía y estudios neurofisiológicos: ayudan a descartar neuropatías asociadas. La clave está en sospechar el diagnóstico temprano, ya que cuanto antes se trate, mejores resultados se obtienen. — Tratamiento del Síndrome de Sudeck El abordaje debe ser multimodal, escalonado y personalizado: Fisioterapia precoz y control del movimiento Mantener la movilidad y evitar la rigidez es fundamental para prevenir secuelas. Fármacos específicos Analgésicos y antiinflamatorios. Neuromoduladores para controlar la hipersensibilidad nerviosa. Bifosfonatos en casos con afectación ósea. Infiltraciones y bloqueos ecoguiados Bloqueos simpáticos para reducir la activación del sistema nervioso autónomo. Infiltraciones con anestésicos y corticoides para modular la inflamación. Terapias regenerativas y neuromodulación Plasma Rico en Plaquetas (PRP) y citoquinas, que favorecen la recuperación tisular. Radiofrecuencia y neuromodulación para casos crónicos y resistentes. — Un enfoque experto y exclusivo El Síndrome de Dolor Regional Complejo requiere un abordaje experto, ya que un diagnóstico tardío o un tratamiento insuficiente puede dejar secuelas permanentes. En mi consulta privada ofrecemos un tratamiento integral con: Diagnóstico precoz y diferenciado. Bloqueos e infiltraciones ecoguiadas. Terapias regenerativas y neuromodulación. Plan individualizado de control del dolor y recuperación funcional. — Conclusión El Síndrome de Sudeck no debe asumirse como una condena. Con diagnóstico temprano y un tratamiento especializado, es posible controlar el dolor, recuperar movilidad y mejorar la calidad de vida. Solicita tu consulta privada con el Dr. García Bellón y accede a un abordaje experto y avanzado del Síndrome de Dolor Regional Complejo.
La dimensión humana del dolor: más allá de lo físico
El dolor no es solo físico El dolor no siempre se limita al cuerpo. Muchas veces existen situaciones personales, emociones no expresadas o cargas vitales que generan una sensación de peso constante, de angustia que se acumula y que termina reflejándose en el cuerpo. El dolor físico y el dolor del alma no son excluyentes. Al contrario: muchas veces se alimentan mutuamente. Una contractura empeora cuando hay ansiedad, y un duelo no resuelto puede intensificar un dolor crónico. Se puede sufrir dolores de cuerpo y de alma a la vez, y en la mayoría de los casos confluyen. Un tratamiento integral del dolor El paciente no es un dolor con piernas. Es una persona con una historia, con emociones y con un entorno que influye en su bienestar. Por eso el enfoque debe ser integral: Aliviar el dolor físico con técnicas médicas avanzadas. Escuchar y comprender el dolor emocional, muchas veces oculto. Ayudar a liberar aquello que bloquea, agobia o impide avanzar. Cuando se libera lo que atenaza, aparece la paz En muchas ocasiones, cuando la situación que oprime al paciente se expresa o se trabaja, se produce una liberación profunda. Ese desahogo abre espacio a la calma, al alivio y a la paz interior. El cuerpo y la mente se reconcilian, y el dolor pierde intensidad. Aquí tratamos el dolor en toda su dimensión En mi consulta privada, el abordaje del dolor no se limita a lo físico: Infiltraciones ecoguiadas y terapias regenerativas para la parte física. Atención al estado emocional y psicológico para comprender al paciente en su totalidad. Escucha y acompañamiento humano, porque el alivio no siempre viene de una aguja o un fármaco. Porque el dolor del cuerpo y el del alma con frecuencia se dan la mano, y solo cuando se entienden juntos es posible encontrar un verdadero alivio. Conclusión El dolor es una experiencia compleja que afecta a todo el ser. El dolor físico y el emocional se entrelazan, se potencian y a menudo se confunden. Solo con un enfoque integral se consigue un verdadero alivio. Aquí no tratamos solo tu dolor físico: tratamos el dolor en toda su dimensión. Solicita tu consulta privada con el Dr. García Bellón
Infiltraciones con Ozono: tratamiento avanzado para articulaciones, tendones y úlceras crónicas
Infiltraciones con Ozono: tratamiento avanzado para articulaciones, tendones y úlceras crónicas ¿Qué son las infiltraciones con ozono? Las infiltraciones con ozono médico son un tratamiento mínimamente invasivo que utiliza una mezcla de oxígeno y ozono para reducir la inflamación, mejorar la circulación y estimular la regeneración de los tejidos. Se aplican mediante una infiltración ecoguiada, lo que garantiza precisión y seguridad en cada procedimiento. Indicaciones de las infiltraciones con ozono Patología articular Artrosis de rodilla, cadera, hombro o pequeñas articulaciones. Dolores articulares crónicos con limitación funcional. Inflamación persistente que no responde a otros tratamientos. Patología tendinosa Tendinitis y tendinosis crónicas (hombro, codo, Aquiles, rodilla). Roturas parciales de tendón con dolor e inflamación. Lesiones deportivas con degeneración tendinosa. Úlceras de difícil cicatrización Úlceras venosas o diabéticas resistentes a tratamientos convencionales. Heridas crónicas con mala oxigenación. Lesiones cutáneas que no evolucionan a la cicatrización. Beneficios de las infiltraciones con ozono Efecto antiinflamatorio sin los efectos secundarios de los corticoides. Mejora la oxigenación y la microcirculación en los tejidos afectados. Estimula la regeneración de articulaciones, tendones y tejidos dañados. Reduce el dolor y mejora la movilidad en patologías articulares y tendinosas. Favorece la cicatrización de úlceras crónicas. Todo ello en un procedimiento ambulatorio, seguro y con rápida recuperación. ¿Cómo se realizan las infiltraciones con ozono? Valoración clínica detallada para confirmar la indicación. Preparación del gas ozono en condiciones médicas controladas. Infiltración ecoguiada en la articulación, tendón o zona lesionada. El paciente puede retomar su actividad habitual tras la sesión. Un tratamiento exclusivo y seguro El ozono médico es una terapia reconocida en medicina regenerativa y en unidades del dolor avanzadas. En mi consulta, las infiltraciones con ozono se realizan de manera ecoguiada y personalizada, integradas dentro de un plan de tratamiento escalonado que puede incluir fisioterapia, PRP y citoquinas. Conclusión Las infiltraciones con ozono son una opción innovadora y eficaz para el tratamiento del dolor articular y tendinoso, así como en úlceras de difícil cicatrización. Ofrecen alivio del dolor, mejoran la movilidad y estimulan la regeneración de los tejidos. Solicita tu consulta privada con el Dr. García Bellón y accede a un tratamiento avanzado con infiltraciones ecoguiadas de ozono médico. Reserva tu infiltración con ozono
Síndrome de ACNES: dolor abdominal crónico con solución
¿Qué es el síndrome de ACNES? El síndrome de ACNES (Abdominal Cutaneous Nerve Entrapment Syndrome) es una causa frecuente y poco conocida de dolor abdominal crónico.Se produce cuando los nervios cutáneos abdominales quedan atrapados al atravesar la pared muscular, provocando un dolor intenso y localizado. Muchos pacientes pasan años sometiéndose a pruebas digestivas (endoscopias, TAC, resonancias) con resultados normales, sin saber que su dolor no es digestivo sino neurológico, debido a un atrapamiento nervioso. Síntomas del síndrome de ACNES Los pacientes suelen presentar: Dolor abdominal localizado en un punto concreto de la pared abdominal. Dolor que aumenta con determinados movimientos, la tos o al incorporarse. Sensibilidad intensa al presionar sobre la zona dolorosa. Dolor que no mejora con tratamientos digestivos ni cambios de dieta. El dolor puede ser tan intenso que limite las actividades diarias y genere gran frustración. Diagnóstico del ACNES El diagnóstico debe ser preciso y especializado: Exploración clínica detallada Dolor muy localizado en un punto de la pared abdominal. Signo de Carnett positivo: el dolor se mantiene o incluso aumenta al contraer los músculos abdominales, lo que indica que el origen está en la pared y no en los órganos internos. Ecografía de alta resolución Permite descartar hernias u otras lesiones y visualizar el trayecto de los nervios abdominales. Bloqueo diagnóstico Una infiltración ecoguiada con anestésico local en el punto doloroso: si desaparece el dolor, confirma el diagnóstico de atrapamiento nervioso. Potenciales Evocados En mi consulta, además, se pueden realizar potenciales evocados para estudiar la conducción nerviosa en la zona abdominal. Permiten confirmar si el nervio cutáneo está transmitiendo la señal de forma anómala. Ayudan a diferenciar un dolor de origen periférico (atrapamiento del nervio) frente a uno central. Refuerzan el diagnóstico objetivo y aportan información única que muy pocos centros pueden ofrecer. Esta integración de clínica + ecografía + potenciales evocados + bloqueo diagnóstico es un abordaje exclusivo. Tratamiento del síndrome de ACNES El abordaje es escalonado y personalizado: Infiltraciones ecoguiadas Con anestésico local y corticoide. Reducen la inflamación y alivian el dolor de manera rápida. Radiofrecuencia del nervio afectado Indicada en casos persistentes para modular la señal del nervio atrapado y prolongar el alivio. Tratamientos regenerativos Uso de plasma rico en plaquetas (PRP) o citoquinas, que favorecen la reparación del nervio y mejoran la recuperación a largo plazo. Neuromoduladores En casos de dolor crónico y refractario, se pueden emplear neuromoduladores que regulan la actividad eléctrica de los nervios y reducen la hipersensibilidad dolorosa. Actúan sobre el sistema nervioso para “resetear” la señal anómala. Se administran en pautas individualizadas, con seguimiento estrecho. Pueden combinarse con infiltraciones o terapias regenerativas para potenciar el resultado. Cirugía descompresiva Último recurso, reservada para casos resistentes a todos los tratamientos previos. Un diagnóstico olvidado con solución real El síndrome de ACNES es una causa de dolor abdominal crónico que sigue siendo infradiagnosticada. Muchos pacientes se someten a exploraciones digestivas innecesarias sin encontrar respuesta, cuando el problema está en un nervio atrapado en la pared abdominal. En mi consulta privada realizo un abordaje único en España: Exploración clínica dirigida. Ecografía avanzada. Potenciales evocados abdominales. Bloqueos diagnósticos y terapéuticos ecoguiados. Tratamientos con neuromoduladores y terapias regenerativas. Esta combinación permite alcanzar un diagnóstico certero y ofrecer un tratamiento efectivo que puede cambiar radicalmente la vida del paciente. Conclusión Si padeces dolor abdominal crónico en un punto concreto, con pruebas digestivas normales, es posible que se trate de un síndrome de ACNES.El diagnóstico es sencillo si se piensa en él, y el tratamiento puede resolver un sufrimiento que en muchos casos dura años. Solicita tu consulta privada con el Dr. García Bellón y accede a un abordaje exclusivo con potenciales evocados, neuromoduladores, ecografía avanzada e infiltraciones ecoguiadas para el síndrome de ACNES.
Dolor y alteración del sueño: una combinación que se alimenta mutuamente
El círculo vicioso entre dolor y falta de sueño El dolor crónico y la alteración del sueño son dos problemas que, cuando aparecen juntos, crean una combinación perdedora. El dolor impide dormir bien. La falta de sueño aumenta la percepción del dolor. El cansancio y la falta de descanso disminuyen la tolerancia al dolor y afectan al ánimo. Así se genera un círculo vicioso que se alimenta a sí mismo, deteriorando la calidad de vida del paciente. ¿Cómo influye el sueño en el dolor? Dormir es un proceso biológico esencial para el cuerpo y el sistema nervioso. Durante el sueño profundo se liberan neurotransmisores y hormonas que regulan la inflamación y la sensibilidad al dolor.Cuando el sueño está alterado: La tolerancia al dolor disminuye. El sistema nervioso se vuelve más sensible e irritable. Los músculos no se relajan y el dolor aumenta. En otras palabras: dormir mal intensifica el dolor. ¿Cómo influye el dolor en el sueño? El dolor crónico no solo limita el día, también invade la noche. Dificulta conciliar el sueño. Provoca despertares frecuentes. Impide alcanzar las fases profundas y reparadoras. Favorece la aparición de otros trastornos del sueño como el insomnio crónico , el insomnio de mantenimiento, despertares frecuentes, sueño poco reparador. Así, el dolor perpetúa la mala calidad del descanso nocturno. La combinación perdedora: cuando el dolor y el sueño se retroalimentan El dolor y el insomnio forman una tormenta perfecta: El dolor empeora el sueño. El mal sueño aumenta la percepción del dolor. Ambos influyen en el estado de ánimo, generando ansiedad o depresión. La vida diaria se ve limitada, reduciendo la movilidad y la energía. Este círculo vicioso puede acompañar al paciente durante años si no se aborda de forma adecuada. Diagnóstico y abordaje conjunto La clave está en romper el círculo mediante una valoración global: Estudios del sueño (poligrafia, polisomnografía ) para detectar alteraciones como apneas, movimientos periódicos de piernas o insomnio crónico. Estudios neurofisiológicos y ecografía para identificar el origen del dolor y ayudar a su correcto diagnóstico y tratamiento. Solo con un diagnóstico preciso se puede establecer un plan de tratamiento eficaz. Tratamientos avanzados El abordaje debe ser personalizado y escalonado: Tratamiento del dolor crónico: Pauta farmacológica adecuada, infiltraciones ecoguiadas, terapias regenerativas (PRP, citoquinas), radiofrecuencia. Tratamiento de los trastornos del sueño: Malos hábitos de sueño, fármacos específicos, CPAP en caso de apnea, terapia cognitivo-conductual para insomnio. Enfoque combinado: mejorar el sueño reduce el dolor, y tratar el dolor facilita dormir. Conclusión: romper el círculo vicioso El dolor crónico y los trastornos del sueño son enemigos silenciosos que se alimentan uno al otro.Pero con un diagnóstico adecuado y un tratamiento especializado, es posible romper este círculo vicioso y recuperar la calidad de vida. Solicita tu consulta privada con el Dr. García Bellón y accede a un abordaje experto en dolor y sueño