¿Qué es el nervio pudendo? El nervio pudendo es un nervio fundamental de la pelvis. Su función es dar sensibilidad a la región genital, perineal y anal, y también controlar músculos implicados en la continencia. Cuando este nervio se ve afectado, aparecen síntomas muy molestos que alteran de forma importante la calidad de vida. Síntomas de las patologías del nervio pudendo Las alteraciones del nervio pudendo pueden manifestarse con: Dolor o ardor en la zona genital, perineal o anal. Sensación de cuerpo extraño o presión profunda en la pelvis. Empeoramiento al sentarse (típico del atrapamiento pudendo). Alteraciones de la sensibilidad: hormigueo, adormecimiento o hipersensibilidad. Problemas en la esfera urinaria, sexual o anal (en casos severos). Causas frecuentes de daño o atrapamiento del nervio pudendo Compresión mecánica por cicatrices, partos o cirugías previas. Traumatismos pélvicos (accidentes, caídas, fracturas). Inflamación crónica en la zona pélvica. Trastornos posturales o presión mantenida al estar sentado. Síndrome de atrapamiento pudendo: la forma más frecuente y debilitante. Diagnóstico especializado del nervio pudendo El diagnóstico de estas patologías requiere una valoración avanzada y pruebas específicas: Electromiografía, neurografía y potenciales evocados del nervio pudendo Permite estudiar de forma objetiva la función del nervio. Es una prueba compleja, realizada solo por especialistas en neurofisiología clínica. Ecografía de alta resolución Visualiza el trayecto del nervio y posibles compresiones o alteraciones. Bloqueo diagnóstico del pudendo Consiste en una infiltración selectiva bajo control ecográfico. Si el dolor mejora tras la infiltración, se confirma la implicación del nervio. Estas pruebas están disponibles solo en centros muy especializados. Tratamiento de las patologías del nervio pudendo El abordaje debe ser siempre escalonado y personalizado: Infiltraciones ecoguiadas Con anestésico local y corticoide para reducir la inflamación. Pueden realizarse bajo sedación para mayor confort del paciente. Terapias regenerativas Plasma Rico en Plaquetas (PRP). Citoquinas, con potente acción antiinflamatoria y regeneradora. Radiofrecuencia del nervio pudendo Indicada en casos de dolor persistente y refractario a otros tratamientos. Cirugía de descompresión pudenda Último recurso, reservada para casos graves de atrapamiento que no responden a tratamientos menos invasivos. Una exploración y tratamiento exclusivos Las patologías del nervio pudendo suelen ser infradiagnosticadas y mal tratadas. Muchos pacientes pasan años sin respuesta clara.En mi consulta privada, realizo un abordaje integral y exclusivo que combina: Exploración clínica detallada. Electromiografía, neurografía y potenciales evocados del pudendo bajo sedación (una técnica casi única en España). Ecografía avanzada. Tratamientos regenerativos y radiofrecuencia. Esto permite llegar a un diagnóstico certero y ofrecer opciones de tratamiento que prácticamente nadie más realiza en la práctica privada. Conclusión El nervio pudendo puede ser responsable de dolores pélvicos, genitales y anales de difícil manejo. Con pruebas específicas y un tratamiento escalonado, es posible mejorar de manera notable la calidad de vida. Solicita tu consulta privada con el Dr. García Bellón y accede a un diagnóstico experto y a técnicas avanzadas para el manejo de las patologías del nervio pudendo.
Síndrome de Piernas Inquietas: un diagnóstico olvidado con solución sencilla
¿Qué es el Síndrome de Piernas Inquietas? El Síndrome de Piernas Inquietas (SPI) es un trastorno neurológico caracterizado por una necesidad irresistible de mover las piernas, generalmente acompañada de sensaciones molestas como hormigueo, calambres, dolor difuso o una inquietud profunda. Los síntomas: Aparecen en reposo. Se intensifican por la tarde y la noche. Mejoran temporalmente con el movimiento. Aunque es relativamente frecuente, sigue siendo un diagnóstico olvidado. Muchos pacientes pasan años consultando a distintos médicos sin respuesta, a pesar de que el diagnóstico es sencillo con una historia clínica bien dirigida. Diagnóstico clínico del SPI El diagnóstico del Síndrome de Piernas Inquietas es fundamentalmente clínico y se basa en cuatro criterios principales: Necesidad urgente de mover las piernas, acompañada de molestias o incomodidad. Aparición o empeoramiento de los síntomas en reposo o inactividad. Alivio parcial o total con el movimiento. Empeoramiento en las horas de la tarde y la noche. No se necesitan pruebas invasivas para diagnosticarlo, pero es imprescindible pensar en él y escucharlo en la consulta. Estudios complementarios para confirmar el diagnóstico Aunque el diagnóstico es clínico, existen herramientas útiles para confirmar el SPI y descartar otros trastornos: Actigrafía Un pequeño dispositivo que mide la actividad motora durante el sueño y registra movimientos repetitivos de las piernas. Electromiografía (EMG) y estudios de conducción nerviosa Sirven para descartar neuropatías periféricas que pueden simular los síntomas del SPI. Videopolisomnografía Un estudio avanzado del sueño que registra los movimientos de las piernas durante la noche y diferencia el SPI de otros trastornos del sueño. El papel del metabolismo del hierro El hierro juega un papel clave en el Síndrome de Piernas Inquietas. Muchos pacientes presentan: Niveles bajos de ferritina. Alteraciones en la transferrina. Hierro sérico disminuido, incluso con hemoglobina normal. Por ello, siempre debe solicitarse una analítica específica con ferritina sérica, saturación de transferrina y capacidad de fijación del hierro.Un déficit de hierro, aunque no exista anemia, puede ser el desencadenante del SPI. En estos casos, la suplementación con hierro suele mejorar de forma clara los síntomas. Tratamiento del Síndrome de Piernas Inquietas La buena noticia es que el SPI tiene una respuesta excelente al tratamiento: Fármaco específico: actúa de forma rápida y eficaz, reduciendo o eliminando los síntomas. Corrección del déficit de hierro: cuando existe, la suplementación es clave para una mejoría sostenida. El resultado suele ser una mejoría significativa en la calidad del sueño y en la vida diaria del paciente. Conclusión: pensar en el diagnóstico cambia vidas El Síndrome de Piernas Inquietas es más común de lo que parece, fácil de diagnosticar y con tratamientos altamente eficaces. Sin embargo, sigue siendo subdiagnosticado y muchos pacientes sufren innecesariamente durante años. El mensaje clave es claro: hay que pensar en el diagnóstico.Si presentas molestias en las piernas, sobre todo por la noche, con alivio al moverte y empeoramiento en reposo, puede tratarse de SPI. Con una historia clínica detallada, una analítica de hierro y estudios del sueño cuando sean necesarios, se puede ofrecer una solución sencilla y duradera. Solicita tu consulta privada con el Dr. García Bellón y accede a un diagnóstico experto y un tratamiento eficaz.
Potenciales Evocados Motores: una prueba única para estudiar la fuerza
¿Qué son los Potenciales Evocados Motores? Los potenciales evocados motores (PEM) son una prueba médica muy especializada que permite comprobar cómo viaja la orden de movimiento desde el cerebro hasta los músculos.Gracias a esta exploración, podemos saber si la vía nerviosa que transmite la fuerza está funcionando correctamente o si existe algún bloqueo en su recorrido. Es una técnica muy poco realizada en España: prácticamente nadie la ofrece en consulta privada, lo que convierte a esta prueba en un servicio exclusivo. ¿Cómo se hace la prueba? Se aplica una estimulación suave y controlada sobre la cabeza (zona motora del cerebro). Esa señal viaja por la médula espinal hasta los músculos. Se registran las respuestas en distintos puntos del cuerpo: Músculos donde se registra En la mano (abductor del pulgar). En la pierna (dedo gordo o tibial anterior). En músculos intermedios como el brazo o el muslo, para comprobar toda la vía nerviosa. La prueba es segura, rápida e indolora. ¿Qué información aporta? Los Potenciales Evocados Motores permiten: Detectar si la señal del cerebro llega con retraso o pérdida de fuerza. Identificar si existe una compresión en la médula espinal (por hernias, artrosis o estrechamiento de canal). Diferenciar entre un problema de nervios centrales (cerebro y médula) y uno periférico (nervios de brazos o piernas). Orientar sobre la necesidad de un tratamiento médico o incluso cirugía descompresiva, cuando la lesión es severa. ¿En qué pacientes está indicada esta prueba? Los Potenciales Evocados Motores son especialmente útiles en personas con: Pérdida de fuerza o debilidad en brazos o piernas. Dolor cervical o lumbar con sospecha de afectación nerviosa. Enfermedades neurológicas como esclerosis múltiple. Lesiones medulares por hernias o traumatismos. Una exploración exclusiva en consulta privada A diferencia de otras pruebas más comunes, los PEM casi no se realizan en la práctica clínica habitual. En mi consulta privada, el paciente puede acceder a esta exploración con: Equipos de última generación. Registro completo en brazos y piernas. Interpretación experta, avalada por doble especialidad médica. Conclusión Los potenciales evocados motores son una herramienta única para estudiar la fuerza y la vía que conecta el cerebro con los músculos.En caso de alteraciones, aportan información decisiva para elegir el tratamiento más adecuado y valorar, si es necesario, una cirugía descompresiva. Solicita tu consulta privada y accede a una prueba exclusiva.
Prueba del Blink Reflex: diagnóstico preciso en patologías del nervio facial y trigémino
¿Qué es la prueba del Blink Reflex? El Blink Reflex o reflejo de parpadeo es una prueba neurofisiológica de alta especialización que evalúa el funcionamiento del nervio trigémino (V par craneal) y del nervio facial (VII par craneal).Se recomienda en pacientes con dolor facial, alteraciones de la sensibilidad, sensaciones extrañas en la cara o asimetrías faciales, ya que permite identificar de manera objetiva qué nervio está afectado y en qué grado. ¿Para qué sirve el Blink Reflex? El Blink Reflex es una exploración sencilla, rápida y objetiva, pero con un gran valor diagnóstico. Permite: Distinguir entre afectación del nervio trigémino y del nervio facial. Determinar si la lesión es aguda o crónica. Cuantificar el grado de afectación neurológica. Ayudar en el diagnóstico diferencial de diversas enfermedades neurológicas. Indicaciones más habituales Se recomienda especialmente en pacientes con: Dolor facial persistente. Alteraciones de la sensibilidad en la cara o en la cavidad oral. Asimetrías faciales o debilidad muscular en un lado de la cara. ¿Cómo se realiza la prueba del Blink Reflex? La técnica se basa en la estimulación eléctrica del nervio trigémino y en el registro de la respuesta del parpadeo en los músculos faciales. Se aplican estímulos de baja intensidad en la región supraorbitaria (cerca de la frente). Se registran las respuestas de parpadeo en ambos lados de la cara. Se analizan los tiempos de respuesta y la simetría, lo que permite diferenciar entre lesiones periféricas o centrales. Es una prueba segura, indolora y con resultados inmediatos. Blink Reflex y electromiografía del músculo facial Para una evaluación más completa, el Blink Reflex puede combinarse con una electromiografía (EMG) del músculo facial. Esta combinación permite analizar con precisión: La función motora del nervio facial. La presencia de denervación o reinervación muscular. La evolución de la lesión nerviosa en el tiempo. El resultado es una visión global y detallada de la función de los nervios trigémino y facial, con una capacidad diagnóstica única. Conclusión: un diagnóstico clave para guiar el tratamiento El Blink Reflex es una herramienta diagnóstica fundamental en neurología y dolor facial. Su interpretación precisa permite identificar la causa de los síntomas, diferenciar entre trigémino y facial, y orientar el tratamiento más adecuado. Consulta privada especializada Si presentas dolor facial, alteraciones de la sensibilidad o asimetrías, una evaluación con Blink Reflex y electromiografía facial puede darte las respuestas que necesitas. Solicita tu valoración neurofisiológica privada con el Dr. García Bellón en Madrid
Meralgia parestésica: dolor y hormigueo en la cara externa del muslo
¿Qué es la meralgia parestésica? La meralgia parestésica es una neuropatía producida por la compresión del nervio femorocutáneo lateral, encargado de la sensibilidad en la parte externa del muslo.No afecta a la fuerza muscular, pero sí provoca síntomas muy molestos que con frecuencia se confunden con problemas de columna lumbar. Síntomas de la meralgia parestésica Hormigueo o entumecimiento en la cara externa del muslo. Dolor urente (“quemazón”), que empeora al caminar o al permanecer de pie. Hipersensibilidad al roce, incluso con la ropa. Estos síntomas suelen afectar la calidad de vida y tienden a cronificarse si no se tratan correctamente. Causas de la meralgia parestésica El atrapamiento del nervio se produce a nivel de la ingle. Entre las causas más frecuentes se encuentran: Ropa o cinturones excesivamente ajustados. Sobrepeso u obesidad. Embarazo. Cicatrices quirúrgicas en la zona. Traumatismos o movimientos repetidos de cadera. Diagnóstico: electromiografía y ecografía El diagnóstico debe ser clínico y confirmado mediante estudios de: Electromiografía y conducción nerviosa, que verifican la afectación del nervio. Ecografía de alta resolución, que permite visualizar el trayecto nervioso y descartar otras causas. Solo con un diagnóstico preciso se puede indicar el tratamiento más adecuado. Tratamiento de la meralgia parestésica 1. Infiltraciones ecoguiadas Infiltraciones con anestésico local y corticoide, que reducen la inflamación y alivian el dolor de manera rápida. 2. Terapias regenerativas avanzadas Plasma rico en plaquetas (PRP). Citoquinas, que modulan la inflamación y favorecen la recuperación. 3. Radiofrecuencia del nervio femorocutáneo Indicada cuando persiste el dolor a pesar de tratamientos previos. 4. Cirugía descompresiva Última opción, reservada solo para casos muy rebeldes. Conclusión La meralgia parestésica es una patología frecuente pero a menudo infradiagnosticada.Con una valoración experta, pruebas diagnósticas avanzadas (electromiografía y ecografía) y un plan terapéutico escalonado, es posible controlar el dolor y recuperar la calidad de vida.
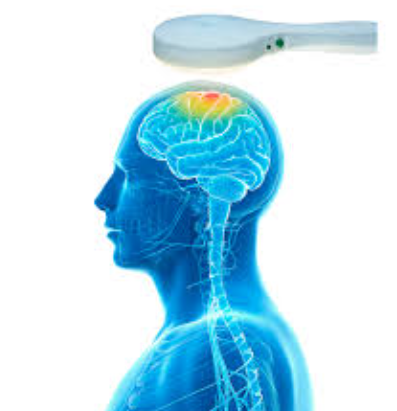
Fibromialgia: una enfermedad compleja y la ayuda de la estimulación magnética transcraneal
¿Qué es la fibromialgia? La fibromialgia es una enfermedad que afecta al sistema nervioso y se caracteriza por dolor crónico generalizado. Quien la sufre no solo padece dolor en músculos y articulaciones, sino también cansancio extremo, problemas de sueño, dificultad de concentración y cambios en el estado de ánimo. Aunque no se detecta en análisis ni en radiografías, es una condición real y reconocida por la Organización Mundial de la Salud. Su complejidad hace que muchas veces se tarde en diagnosticar, y que los pacientes se sientan incomprendidos. ¿Por qué es tan difícil tratar la fibromialgia? La fibromialgia no tiene una única causa. Se cree que en ella intervienen factores genéticos, emocionales, hormonales y neurológicos. Esto significa que el cerebro procesa las señales de dolor de forma exagerada, como si encendiera una alarma constante. Los tratamientos tradicionales suelen incluir analgésicos, fisioterapia, ejercicio moderado y cambios en la alimentación y el estilo de vida. Sin embargo, en muchos casos estos recursos no son suficientes. ¿Qué es la estimulación magnética transcraneal (EMT)? La estimulación magnética transcraneal (EMT) es una técnica médica innovadora y no invasiva. Mediante un dispositivo colocado sobre la cabeza, se aplican impulsos magnéticos indoloros sobre zonas específicas del cerebro relacionadas con la percepción del dolor y la regulación del ánimo. El objetivo es “reeducar” las redes neuronales, modulando la forma en la que el cerebro interpreta las señales de dolor. Beneficios de la EMT en fibromialgia Diversos estudios clínicos han mostrado que la EMT puede aportar mejoras importantes: Reducción del dolor: al disminuir la hiperactividad cerebral en la percepción del dolor. Mejora del estado de ánimo: ayuda a reducir síntomas de ansiedad y depresión, frecuentes en la fibromialgia. Sueño más reparador: muchos pacientes refieren descanso de mayor calidad. Mejor calidad de vida: al combinar los efectos anteriores, la persona recupera energía y capacidad funcional. ¿Es la EMT una cura? No. La estimulación magnética transcraneal no elimina la fibromialgia, pero sí puede ser una herramienta poderosa dentro de un tratamiento integral. Lo más importante es que abre una nueva vía de esperanza para quienes sienten que los tratamientos habituales ya no son suficientes. Conclusión La fibromialgia es una enfermedad real, compleja y difícil de tratar. Pero la ciencia avanza, y la estimulación magnética transcraneal se está convirtiendo en una opción prometedora que puede devolver alivio y calidad de vida a muchos pacientes.
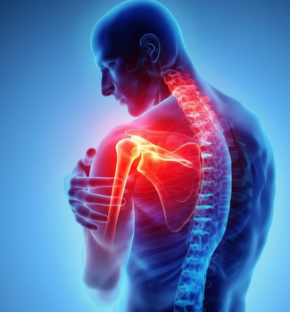
Dolor de hombro y cuello: bursitis, tendinopatía y protrusión cervical. ¿Qué está pasando realmente?
Un dolor que puede confundir El dolor de hombro es una de las consultas más frecuentes. Lo complejo es que no siempre se origina en el hombro en sí: muchas veces los síntomas se mezclan entre problemas locales (bursitis, tendinopatía del supraespinoso) y problemas cervicales (protrusión discal en C5-C6). Ambos procesos pueden coincidir en el mismo paciente y dar lugar a un cuadro confuso: Dolor en el hombro al mover el brazo. Hormigueo o pérdida de fuerza en el brazo y la mano. Rigidez cervical que empeora con ciertas posturas. Por eso es tan importante un estudio completo y una visión global. HOMBRO O CUELLO: LAS CAUSAS MÁS FRECUENTES. 1. Bursitis subacromial La bursitis es la inflamación de la bursa (una pequeña bolsa que protege los tendones). Produce dolor al elevar el brazo, especialmente por encima de la cabeza, y sensación de bloqueo o pinchazo. 2. Tendinopatía del supraespinoso El tendón supraespinoso, parte del manguito rotador, se sobrecarga con el tiempo. La tendinopatía provoca dolor nocturno y dificultad para mover el brazo en actividades cotidianas (peinarse, vestirse, alcanzar objetos). 3. Protrusión discal cervical C5-C6 En la columna cervical, una protrusión en el nivel C5-C6 puede comprimir raíces nerviosas y producir: Dolor que baja desde el cuello hacia el hombro y el brazo y frecuente irradiación hacia escápula y trapecio. Hormigueo en la mano. Pérdida de fuerza en músculos específicos. (Deltoides, bíceps, tríceps) EL VALOR DE UNA VISIÓN EN CONJUNTO. Muchas veces el paciente tiene dos problemas a la vez: hombro y cuello. Si solo se mira una parte, el tratamiento falla. Por eso es importante tener una visión global y personalizada del paciente: Explorar hombro y cuello en conjunto. Realizar un electromiograma para determinar qué nervios están afectados y descartar que se trate solo de un problema cervical. Decidir con precisión qué infiltrar primero (hombro, columna cervical, o ambos en fases distintas). Y si el problema es quirúrgico, indicarlo de forma clara y honesta. TRATAMIENTOS POSIBLES. Dependiendo del origen real del dolor, el tratamiento puede incluir: Infiltraciones ecoguiadas en el hombro (bursa, tendones). Bloqueos cervicales cuando la raíz nerviosa está comprimida. Terapias regenerativas (PRP, citoquinas) para mejorar la calidad del tendón. Radiofrecuencia en casos de dolor crónico. Y cuando es necesario, derivación quirúrgica. CONCLUSIÓN El dolor de hombro y cuello es frecuente y muchas veces se confunden sus causas. Por eso no basta con una radiografía o una resonancia aislada: hace falta un estudio completo, con exploración clínica y electromiografía. El enfoque global y personalizado permite tratar lo que realmente duele, en el orden correcto. Así se gana tiempo, se evitan errores y se ofrece al paciente una solución honesta y eficaz.